武汉华美生物工程有限公司CUSABIO®品牌商
15 年
手机商铺
- NaN
- 0
- 0
- 2
- 2
推荐产品
公司新闻/正文
CD19:分子机制、疾病关联和靶向治疗进展
336 人阅读发布时间:2026-03-27 10:33
CD19是B细胞发育和免疫应答中的关键分子,近年来已成为B细胞恶性肿瘤和自身免疫性疾病的核心治疗靶点。本文系统梳理CD19的生物学基础、信号机制、疾病关联及靶向治疗策略,重点总结单抗、双特异性抗体、CAR-T等疗法的发展现状,并讨论抗原逃逸、耐药机制、毒副作用等核心挑战,展望未来个体化治疗方向。
1. 什么是CD19?为什么CD19是B细胞研究中的关键蛋白?
2. CD19蛋白的结构特点和信号转导机制
3. CD19与哪些疾病相关?
4. CD19靶向药物研究进展
5. CD19研究工具
1. 什么是CD19?为什么CD19是B细胞研究中的关键蛋白?
CD19是B细胞谱系特异性分子,在B细胞增殖、分化和免疫应答调控中具有核心作用。作为B细胞表面的重要共受体,CD19直接参与BCR信号放大与活化阈值调节,因此会显著影响B细胞应答强度、持续时间以及病理性免疫激活程度。
CD19的重要性不仅体现在基础免疫学中,也体现在疾病研究和治疗开发中。相关研究显示,即使并非所有研究都从经典分子机制角度完整展开CD19,针对CD19进行干预后的结果也已经充分说明其在疾病中的关键意义。例如,在脑缺血模型中,短期应用抗CD19抗体抑制B细胞,可显著减小梗死体积和脑水肿、改善行为学结局,并减少促炎细胞及细胞因子水平,同时改善脑微血管和神经细胞超微结构。这提示B细胞介导的炎症反应在缺血性脑损伤进展中具有促病作用,而靶向CD19可在一定程度上重塑外周及中枢免疫环境 [1]。但研究者也指出,B细胞在卒中中的作用可能具有双重性,中枢与外周免疫相互作用的具体机制仍不清晰,因此抗CD19策略从动物模型走向临床应用前,仍需进一步明确其时序依赖性、亚群特异性以及潜在免疫抑制风险 [1]。
在治疗学领域,CD19更是血液肿瘤免疫治疗中最具代表性的靶点之一。CD19定向CAR-T疗法在部分B细胞恶性肿瘤中取得突破性疗效,奠定了以B细胞表面抗原为核心的免疫治疗范式 [2]。但与此同时,这种高效靶向也会伴随正常B细胞的大量耗竭。由于CD19在健康B细胞发育谱系中广泛表达,治疗后常见B细胞耗竭,并进一步导致低丙种球蛋白血症。相关回顾性队列显示,接受CD19 CAR-T治疗后,低IgG发生率由治疗前的60%升高至约91%,且治疗后低IgG与严重感染及死亡风险增加相关;既往低IgG是治疗后进一步恶化的重要预测因素,而免疫球蛋白替代治疗则表现出一定保护作用 [2]。这说明,CD19既是高价值治疗靶点,也是长期免疫重建和感染风险管理中的关键变量。
总体来看,CD19兼具"疾病标志物"和"功能性干预靶点"的双重属性。在炎症性疾病模型中,短期B细胞抑制展现出一定治疗潜力,但仍受限于模型外推性和系统性免疫抑制风险 [1];在血液肿瘤中,CD19靶向已经确立临床有效性,但长期体液免疫损伤和感染风险要求更精细的患者筛查、免疫监测和支持治疗策略 [1,2]。这些问题也构成了后续讨论CD19机制、疾病相关性和药物进展的重要基础。
2. CD19蛋白的结构特点和信号转导机制
CD19是B细胞共受体复合物中的核心信号分子,其胞质尾部含有多个酪氨酸基序。在抗原刺激后,这些位点可被磷酸化,并招募带有SH2结构域的信号蛋白,从而放大和调节BCR介导的信号转导。相关研究通过近邻标记和定量质谱,对BCR刺激后不同时间点的分子变化进行了追踪,发现CD19不仅处于BCR响应网络的中心,还表现出明显的时序性和空间性特征 [3]。这说明,CD19并不是单纯的表面标志物,而是B细胞信号放大和功能调节的重要平台。
从具体机制看,CD19周围区域在刺激后可快速富集Src家族激酶、Syk、PI3K复合物及多种适配蛋白,并伴随特定酪氨酸位点的动态磷酸化,最终影响细胞代谢和转录程序 [3]。研究还提示,谷氨酸转运蛋白SLC1A1可能参与这一过程中快速发生的代谢重塑,进一步扩展了CD19信号的功能范围 [3]。不过,这类近邻标记研究更适合揭示时空邻接关系,尚不能完全证明所有候选分子之间都存在直接相互作用,因此仍需更多功能实验进行验证。
除了刺激后的信号变化,CD19表达水平本身也受到多层次调控。研究显示,RNA结合蛋白NUDT21可通过调节CD19 mRNA的多腺苷酸化和稳定性来限制其表面表达,NUDT21缺失时CD19水平会明显升高 [4]。另一方面,CUL5功能缺失的研究则提示,泛素介导的蛋白稳态调控也可能影响CD19及其相关信号组分的降解与维持 [5]。因此,CD19既受到磷酸化信号调控,也受到转录后加工和蛋白稳态机制的共同影响。
总体来看,现有研究已经明显拓展了对CD19信号生物学的认识,但仍存在一些关键问题。例如,多数动态信号图谱来自肿瘤细胞系,原代B细胞或体内环境中是否完全一致,仍需进一步确认 [3]。另外,虽然已有大量磷酸化位点和候选结合蛋白被识别,但哪些位点真正决定PI3K招募、Ca2+信号调节或代谢重编程,还缺乏明确的因果验证。未来仍需将时空蛋白组学、mRNA调控研究与原代细胞和动物模型中的功能实验结合起来,进一步明确CD19的关键机制。
3. CD19与哪些疾病相关?
3.1 CD19与B细胞恶性肿瘤
CD19最明确、最成熟的临床价值,首先体现在B细胞恶性肿瘤中。作为诊断标志物和治疗靶点,CD19在急性淋巴细胞白血病(ALL)、非霍奇金淋巴瘤(NHL)、慢性淋巴细胞白血病(CLL)等疾病中均具有重要地位。
CD19 CAR-T产品tisagenlecleucel在小儿和年轻成人复发/难治性ALL及成人NHL中的真实世界数据显示出较高初始缓解率,小儿ALL初始完全缓解率约为85.5%,1年生存率为77.2%,但同时也伴随不可忽视的严重CRS和神经毒性 [6]。在伴中枢神经系统浸润的复发/难治性B-ALL中,CD19,较高病灶负荷与神经毒性风险上升相关,提示疗效与毒性的平衡始终是临床决策的核心问题 [7]。对于CLL Richter转化等高度难治病例,CD19 CAR-T也可带来短期深度缓解,但长期持续性以及与造血干细胞移植之间的最优衔接方式仍有待明确 [8]。在既往HBV感染患者中,应用人源化抗CD19,通过适当抗病毒预防可降低病毒再激活风险,但在后续联合移植或其他治疗时仍可能出现复燃,因此感染既往史管理同样重要 [9]。
这些结果说明,CD19已经不仅仅是B细胞肿瘤中的一个"标记物",而是贯穿诊断、治疗和疗效评估的核心分子。
3.2 CD19与自身免疫性疾病
在自身免疫性疾病领域,CD19靶向治疗同样展现出越来越明确的应用价值。IgG4相关疾病的III期随机试验显示,CD19阳性B细胞耗竭药物inebilizumab可显著降低疾病复发风险,减少年化复发率,并提高无治疗缓解比例,说明CD19靶向可能直接干预疾病核心病理过程,但严重不良事件略多这一现象仍需谨慎评估 [10]。
对于更深层次的B细胞清除策略,CD19,在重症肌无力、Lambert-Eaton综合征、系统性红斑狼疮等疾病中的个案或小规模系列研究显示出快速临床改善、自身抗体下降及免疫重塑迹象 [11-14]。这些结果提示,CD19靶向不仅可能减少自身反应性B细胞,还可能引发单核细胞和T细胞转录组层面的再平衡,例如I型干扰素特征下降,从而带来更广泛的免疫重建 [12-14]。不过,目前证据多来自病例或小样本研究,长期安全性、复发机制和最优患者选择标准仍缺乏系统性结论。
3.3 CD19在肿瘤微环境和非典型细胞中的研究意义
值得注意的是,CD19的表达及功能意义可能并不完全局限于传统B细胞。研究在肝细胞癌中识别出CD19+巨噬细胞亚群,其表现出PD-L1和CD73高表达、独特代谢特征以及较低吞噬能力,提示这类细胞可能构成肿瘤微环境中的免疫抑制组分 [15]。这一发现拓展了CD19在非典型细胞群中的潜在生物学意义,也提示未来针对CD19的治疗可能涉及更复杂的非B细胞效应与安全性评估。
与此同时,患者来源淋巴瘤类器官等新型前临床模型,也为研究CD19相关双特异性抗体、CAR策略及肿瘤微环境中的耐药机制提供了更接近临床的实验平台 [16]。总体来看,CD19既是B细胞恶性肿瘤中的成熟靶点,也在自身免疫性疾病和肿瘤微环境研究中展现出新的治疗机会。
4. CD19靶向药物研究进展
目前,靶向CD19,包括CAR-T、双特异性抗体、ADC等,适应症覆盖B细胞恶性肿瘤及自身免疫性疾病等领域,研发阶段涵盖已上市至临床早期探索。部分在研管线整理如下表,为相关研究提供参考。
| 药物 | 靶点(基因名) | 药物类型 | 在研适应症(疾病名) | 在研机构 | 最高研发阶段 |
|---|---|---|---|---|---|
| 普基奥仑赛 | CD19 | CAR-T | CD19阳性B细胞急性淋巴细胞白血病 | 难治性成人急性淋巴细胞白血病 | 狼疮性肾炎 | CD19阳性非霍奇金淋巴瘤 | 重庆精准生物技术有限公司 | 批准上市 |
| 雷尼基奥仑赛 | CD19 | 自体CAR-T | 弥漫性大B细胞淋巴瘤 | 高级别B细胞淋巴瘤 | 大B细胞淋巴瘤等 | 上海恒润达生生物科技股份有限公司 | 批准上市 |
| 欧贝妥基奥仑赛 | CD19 | 自体CAR-T | 前体B细胞成淋巴细胞白血病淋巴瘤 | 复发性 B 细胞急性淋巴细胞白血病 | 难治性 B 细胞急性淋巴细胞白血病等 | AGC Biologics A/S | Autolus Ltd. | Autolus Therapeutics Plc | University College London | 批准上市 |
| 纳基奥仑赛 | CD19 | 自体CAR-T | 大B细胞淋巴瘤 | 难治性 B 细胞急性淋巴细胞白血病 | 复发性 B 细胞急性淋巴细胞白血病等 | 合源生物科技股份有限公司 | CASI Pharmaceuticals, Inc. | 批准上市 |
| Talicabtagene autoleucel | CD19 | 自体CAR-T | B细胞淋巴瘤 | 白血病 | Immunoadoptive Cell Therapy Pvt Ltd. | 批准上市 |
| 瑞基奥仑赛 | CD19 | 自体CAR-T | 复发性滤泡性淋巴瘤 | 难治性滤泡性淋巴瘤 | 复发性套细胞淋巴瘤 | 难治性套细胞淋巴瘤 | 滤泡性淋巴瘤 | 弥漫性大B细胞淋巴瘤 | 大B细胞淋巴瘤等 | 上海药明巨诺生物科技有限公司 | 苏州药明巨诺生物科技有限公司 等 | 批准上市 |
| 替朗妥昔单抗 | CD19 x DNA | ADC | 复发性B细胞淋巴瘤 | 难治性B细胞淋巴瘤 | 复发性弥漫性大B细胞淋巴瘤 | 难治性弥漫性大 B 细胞淋巴瘤等 | ADC Therapeutics SA | Swedish Orphan Biovitrum AB | Tanabe Pharma Corp. | 瓴路药业(上海)有限责任公司 | 批准上市 |
| 法基奥仑赛 | CD19 | 自体CAR-T | 非霍奇金淋巴瘤 | 急性淋巴细胞白血病 | 成人急性淋巴细胞白血病 | CD19阳性急性淋巴细胞白血病 | 皮肌炎 | Instituto De SAlud Carlos Iii De Madrid | Immuneel Therapeutics Pvt Ltd. 等 | 批准上市 |
| 利基迈仑赛 | CD19 | 自体CAR-T | 复发性边缘区淋巴瘤 | 难治性边缘区淋巴瘤 | 复发性套细胞淋巴瘤 | 难治性套细胞淋巴瘤 | 复发性滤泡性淋巴瘤 | 难治性滤泡性淋巴瘤 | 套细胞淋巴瘤等 | Bristol-Myers Squibb Pharma EEIG | Celgene Corp等 | 批准上市 |
| 坦昔妥单抗 | CD19 | 单克隆抗体 | 复发性滤泡性淋巴瘤 | 难治性滤泡性淋巴瘤 | 弥漫性大B细胞淋巴瘤 | 复发性弥漫性大B细胞淋巴瘤 | 难治性弥漫性大 B 细胞淋巴瘤 | 血液肿瘤等 | Incyte Corp. | MorphoSys AG | Incyte Biosciences Distribution BV等 | 批准上市 |
(数据截止到2026年3月16日,来源于synapse)
5. CD19研究工具
CD19是现代免疫治疗中最成功、最具代表性的经典靶点之一。其临床转化的成功不仅证明了通过单一B细胞标志物选择性清除肿瘤或致病B细胞的可行性,也推动了CAR-T、双特异性抗体及其他免疫治疗平台的发展。华美生物提供CD19重组蛋白、抗体产品,助力您进行相关机制研究及靶向药物开发。
● CD19 重组蛋白

Recombinant Human B-lymphocyte antigen CD19 (CD19), partial,Biotinylated; CSB-MP004888HU-B
● CD19 抗体
CD19 Recombinant Monoclonal Antibody; CSB-RA780821A0HU
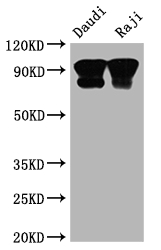
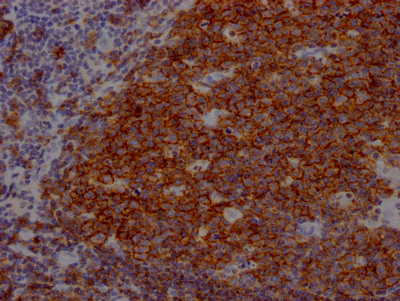
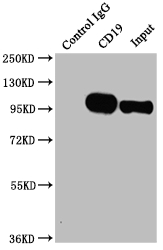
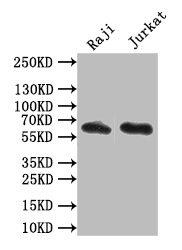
CD19 Recombinant Monoclonal Antibody
CSB-RA004888MA1HU
CD19 Recombinant Monoclonal Antibody
CSB-RA004888MA2HU
[1] Yu Xu, Jing Peng, Yizhong Yan, Min Gao, HongJing Zang, Lamei Cheng, Yu Zhou. (2025). CD19.
[2] Natalia M Sutherland, Baijun Zhou, Lingxiao Zhang, Mei-Sing Ong, Joseph S Hong, Andrew Pak, Katherine J Liu, Matthew J Frigault, Marcela V Maus, Joshua A Hill, Kerry Reynolds, Jolan E Walter, Carlos A Camargo, Sara Barmettler. (2025). Association of CD19.
[3] Katherine J Susa, Gary A Bradshaw, Robyn J Eisert, Charlotte M Schilling, Marian Kalocsay, Stephen C Blacklow, Andrew C Kruse. (2024). A spatiotemporal map of co-receptor signaling networks underlying B cell activation.
[4] Matthew T Witkowski, Soobeom Lee, Eric Wang, Anna K Lee, Alexis Talbot, Chao Ma, Nikolaos Tsopoulidis, Justin Brumbaugh, Yaqi Zhao, Kathryn G Roberts, Simon J Hogg, Sofia Nomikou, Yohana E Ghebrechristos, Palaniraja Thandapani, Charles G Mullighan, Konrad Hochedlinger, Weiqiang Chen, Omar Abdel-Wahab, Justin Eyquem, Iannis Aifantis. (2022). NUDT21 limits CD19 levels through alternative mRNA polyadenylation in B cell acute lymphoblastic leukemia.
[5] Yoshitaka Adachi, Seitaro Terakura, Masahide Osaki, Yusuke Okuno, Yoshitaka Sato, Ken Sagou, Yuki Takeuchi, Hirofumi Yokota, Kanae Imai, Peter Steinberger, Judith Leitner, Ryo Hanajiri, Makoto Murata, Hitoshi Kiyoi. (2024). Cullin-5 deficiency promotes chimeric antigen receptor T cell effector functions potentially via the modulation of JAK/STAT signaling pathway.
[6] Alberto J Millan, Vincent Allain, Indrani Nayak, Jeremy B Libang, Lilian M Quijada-Madrid, Janice S Arakawa-Hoyt, Gabriella Ureno, Allison Grace Rothrock, Avishai Shemesh, Oscar A Aguilar, Justin Eyquem, Jayajit Das, Lewis L Lanier. (2025). SYK negatively regulates ITAM-mediated human NK cell signaling and CD19-CAR NK cell efficacy.
[7] Marcelo C Pasquini, Zhen-Huan Hu, Kevin Curran, Theodore Laetsch, Frederick Locke, Rayne Rouce, Michael A Pulsipher, Christine L Phillips, Amy Keating, Matthew J Frigault, Dana Salzberg, Samantha Jaglowski, Joshua P Sasine, Joseph Rosenthal, Monalisa Ghosh, Daniel Landsburg, Steven Margossian, Paul L Martin, Manali K Kamdar, Peiman Hematti, Sarah Nikiforow, Cameron Turtle, Miguel-Angel Perales, Patricia Steinert, Mary M Horowitz, Amy Moskop, Lida Pacaud, Lan Yi, Raghav Chawla, Eric Bleickardt, Stephan Grupp. (2020). Real-world evidence of tisagenlecleucel for pediatric acute lymphoblastic leukemia and non-Hodgkin lymphoma.
[8] Yuekun Qi, Mingfeng Zhao, Yongxian Hu, Ying Wang, Ping Li, Jiang Cao, Ming Shi, Jiaqi Tan, Meng Zhang, Xia Xiao, Jieyun Xia, Sha Ma, Jianlin Qiao, Zhiling Yan, Hujun Li, Bin Pan, Wei Sang, Depeng Li, Zhenyu Li, Jianfeng Zhou, He Huang, Aibin Liang, Junnian Zheng, Kailin Xu. (2022). Efficacy and safety of CD19-specific CAR T cell-based therapy in B-cell acute lymphoblastic leukemia patients with CNSL.
[9] Rui Cui, Cuicui Lyu, Qing Li, Yanyu Jiang, Nan Mou, Zhenxing Yang, Xuxiang Liu, Qi Deng, Lanfang Li. (2020). Humanized anti‐CD19 chimeric antigen receptor‐T cell therapy is safe and effective in lymphoma and leukemia patients with chronic and resolved hepatitis B virus infection.
[10] John H Stone, Arezou Khosroshahi, Wen Zhang, Emanuel Della Torre, Kazuichi Okazaki, Yoshiya Tanaka, J Matthias Löhr, Nicolas Schleinitz, Lingli Dong, Hisanori Umehara, Marco Lanzillotta, Zachary S Wallace, Mikael Ebbo, George J Webster, Fernando Martinez Valle, Manu K Nayar, Cory A Perugino, Vinciane Rebours, Xinxin Dong, Yanping Wu, Qing Li, Nishi Rampal, Daniel Cimbora, Emma L Culver. (2025). Inebilizumab for Treatment of IgG4-Related Disease.
[11] Jeremias Motte, Melissa Sgodzai, Christiane Schneider-Gold, Nina Steckel, Thomas Mika, Tobias Hegelmaier, Dominic Borie, Aiden Haghikia, Dimitrios Mougiakakos, Roland Schroers, Ralf Gold. (2024). Treatment of concomitant myasthenia gravis and Lambert-Eaton myasthenic syndrome with autologous CD19-targeted CAR T cells.
[12] Artur Wilhelm, David Chambers, Fabian Müller, Aline Bozec, Ricardo Grieshaber-Bouyer, Thomas Winkler, Dimitrios Mougiakakos, Andreas Mackensen, Georg Schett, Gerhard Krönke. (2024). Selective CAR T cell-mediated B cell depletion suppresses IFN signature in SLE.
[13] Fabian Müller, Jule Taubmann, Laura Bucci, Artur Wilhelm, Christina Bergmann, Simon Völkl, Michael Aigner, Tobias Rothe, Ioanna Minopoulou, Carlo Tur, Johannes Knitza, Soraya Kharboutli, Sascha Kretschmann, Ingrid Vášová, Silvia Spoerl, Hannah Reimann, Luis E. Muñoz, Roman G. Gerlach, Simon Schäfer, Ricardo Grieshaber‐Bouyer, Anne‐Sophie Korganow, Dominique Farge, Dimitrios Mougiakakos, Aline Bözec, Thomas Winkler, Gerhard Krönke, Andréas Mackensen, Georg Schett. (2024). CD19 CAR T-Cell Therapy in Autoimmune Disease --- A Case Series with Follow-up.
[14] Janina Auth, Fabian Müller, Simon Völkl, Nadine Bayerl, Jörg H W Distler, Carlo Tur, Maria G Raimondo, Sara Chenguiti Fakhouri, Armin Atzinger, Birte Coppers, Markus Eckstein, Anna-Maria Liphardt, Tobias Bäuerle, Koray Tascilar, Michael Aigner, Sascha Kretschmann, Andreas Wirsching, Jule Taubmann, Melanie Hagen, Andrea-Hermina Györfi, Soraya Kharboutli, Tobias Krickau, Clara Dees, Silvia Spörl, Tobias Rothe, Thomas Harrer, Aline Bozec, Ricardo Grieshaber-Bouyer, Florian Fuchs, Torsten Kuwert, Carola Berking, Raymund E Horch, Michael Uder, Andreas Mackensen, Georg Schett, Christina Bergmann. (2025). CD19-targeting CAR T-cell therapy in patients with diffuse systemic sclerosis: a case series.
[15] Junli Wang, Wanyue Cao, Jinyan Huang, Yu Zhou, Rujia Zheng, Yu Lou, Jiaqi Yang, Jianghui Tang, Mao Ye, Zhengtao Hong, Jiangchao Wu, Haonan Ding, Yuquan Zhang, Jianpeng Sheng, Xinjiang Lu, Pinglong Xu, Xiongbin Lu, Xueli Bai, Tingbo Liang, Qi Zhang. (2025). Tumor-associated CD19+ macrophages induce immunosuppressive microenvironment in hepatocellular carcinoma.



